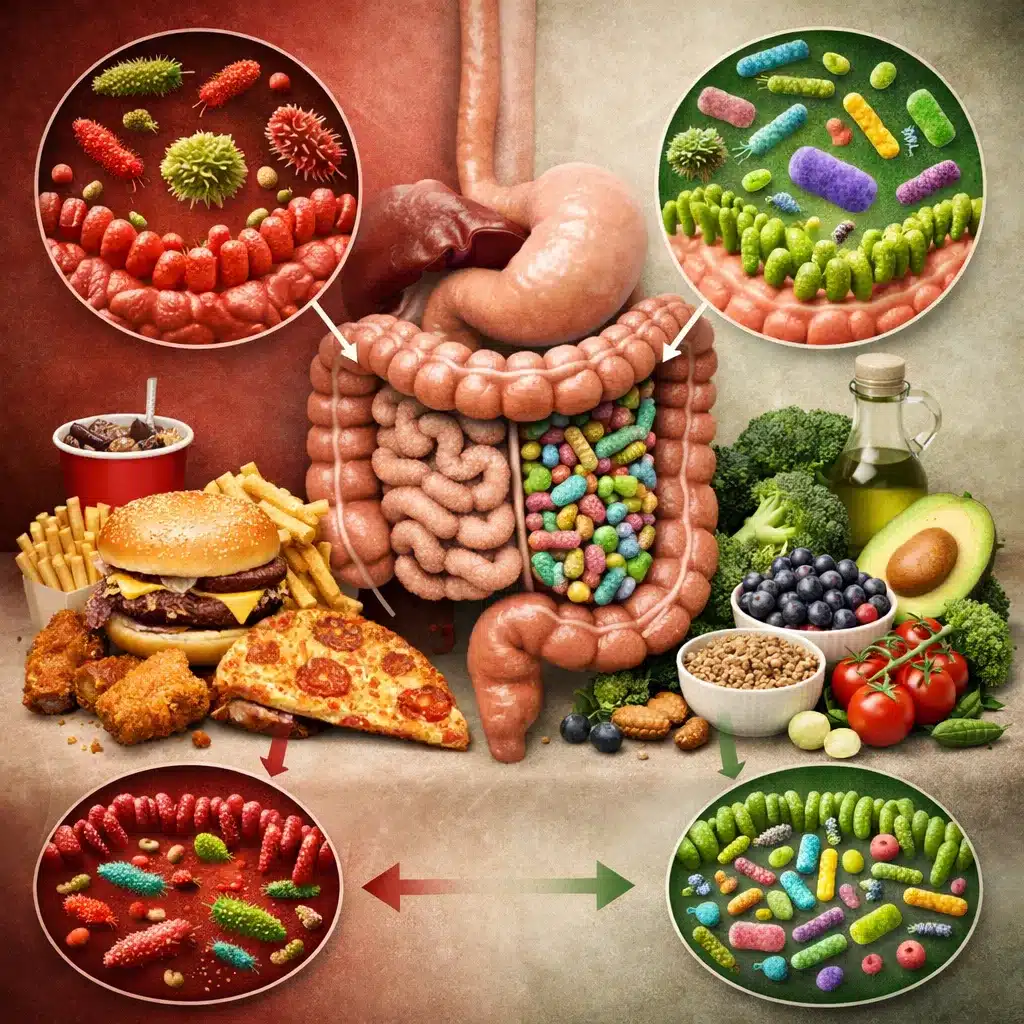
Mikrobiota jelitowa to niezwykle złożony ekosystem miliardów mikroorganizmów, który wpływa na odporność, masę ciała, samopoczucie psychiczne, a nawet ryzyko wielu chorób przewlekłych. Jednym z najważniejszych czynników kształtujących skład i aktywność tej społeczności jest sposób odżywiania. To, co codziennie pojawia się na talerzu, może wspierać różnorodność korzystnych bakterii lub przeciwnie – sprzyjać rozwojowi drobnoustrojów powiązanych ze stanem zapalnym i zaburzeniami metabolicznymi. Zrozumienie zależności między dietą a mikrobiotą jelitową pozwala świadomie wspierać zdrowie, a dobrze zaplanowany jadłospis, opracowany przez specjalistę, staje się jednym z najskuteczniejszych narzędzi profilaktyki. Właśnie dlatego coraz więcej osób korzysta z profesjonalnych konsultacji dietetycznych, aby dopasować sposób żywienia do potrzeb swojego organizmu, stylu życia oraz celu zdrowotnego.
Czym jest mikrobiota jelitowa i dlaczego ma tak duże znaczenie?
Mikrobiota jelitowa to ogół mikroorganizmów zasiedlających przewód pokarmowy człowieka: bakterii, wirusów, grzybów i archeonów. U zdrowej osoby dominują w niej bakterie z rodzajów Bacteroides, Firmicutes, Actinobacteria oraz Proteobacteria. Równowaga pomiędzy poszczególnymi gatunkami jest kluczowa – nie chodzi tylko o ich ilość, ale przede wszystkim o różnorodność oraz obecność szczepów o działaniu prozdrowotnym. Mikrobiota kształtuje się od urodzenia pod wpływem porodu, sposobu karmienia, środowiska, a później stylu życia, w tym w ogromnym stopniu sposobu żywienia. Jej stan jest wyjątkowo dynamiczny i może zmieniać się nawet w ciągu kilku dni w odpowiedzi na modyfikację diety.
Z punktu widzenia fizjologii człowieka drobnoustroje jelitowe pełnią wiele niezbędnych funkcji. Uczestniczą w trawieniu składników, których nasze własne enzymy nie są w stanie rozłożyć, jak na przykład część błonnika pokarmowego. Z tych substancji bakterie produkują krótkołańcuchowe kwasy tłuszczowe, między innymi maślan, będący podstawowym paliwem dla komórek jelita grubego i ważnym regulatorem procesów zapalnych. Mikrobiota bierze udział w syntezie niektórych witamin, m.in. z grupy B oraz witaminy K, a także wpływa na wchłanianie minerałów, takich jak wapń czy magnez. Dodatkowo uczestniczy w kształtowaniu i regulacji układu odpornościowego, ucząc go odróżniania drobnoustrojów chorobotwórczych od tych, które są nam potrzebne.
Istotny jest również wpływ mikrobioty na oś jelito–mózg. Bakterie produkują liczne neuroaktywne substancje, takie jak krótkołańcuchowe kwasy tłuszczowe, serotoninę czy dopaminę. Poprzez nerw błędny i układ immunologiczny komunikują się z ośrodkowym układem nerwowym, co może oddziaływać na nastrój, poziom lęku, a nawet jakość snu. Coraz więcej badań wskazuje, że zaburzenia składu mikrobioty są powiązane z rozwojem depresji, zaburzeń lękowych i chorób neurodegeneracyjnych. Równocześnie widoczny jest związek między mikrobiotą a metabolizmem – skład bakterii jelitowych może sprzyjać odkładaniu tkanki tłuszczowej, insulinooporności, niealkoholowemu stłuszczeniu wątroby czy zaburzeniom gospodarki lipidowej, co ma znaczenie w rozwoju otyłości oraz chorób sercowo-naczyniowych.
Do zaburzeń mikrobioty (dysbiozy) dochodzi na skutek wielu czynników: częstego stosowania antybiotyków, niskiej podaży błonnika, przewagi żywności wysokoprzetworzonej, przewlekłego stresu, niedoboru snu, palenia papierosów czy nadużywania alkoholu. Dysbioza wiąże się ze zwiększoną przepuszczalnością bariery jelitowej, określaną potocznie jako „nieszczelne jelito”. Ułatwia to przenikanie toksyn bakteryjnych i cząsteczek prozapalnych do krwiobiegu, co może sprzyjać rozwojowi przewlekłego stanu zapalnego niskiego stopnia. Taki stan z kolei koreluje z wieloma chorobami cywilizacyjnymi: cukrzycą typu 2, miażdżycą, zespołem metabolicznym, a nawet niektórymi nowotworami. Stąd tak duże zainteresowanie możliwościami wspierania korzystnej mikrobioty poprzez świadome żywienie.
Jakie elementy diety najbardziej kształtują mikrobiotę jelitową?
Najsilniejszy wpływ na skład i aktywność mikrobioty jelitowej ma codzienny jadłospis, a szczególnie to, jak często sięgamy po produkty roślinne, w jakiej ilości spożywamy błonnik, czy jemy żywność fermentowaną, a także jak duża jest w naszej diecie zawartość cukrów prostych, tłuszczów nasyconych i żywności przetworzonej. W praktyce oznacza to, że zamiast skupiać się wyłącznie na pojedynczych produktach czy suplementach, warto patrzeć na dietę całościowo. Najkorzystniejszym wzorcem żywienia dla mikrobioty wydaje się dieta bogata w różnorodne warzywa, owoce, pełne ziarna, nasiona roślin strączkowych, orzechy oraz nasiona, uzupełniana fermentowanymi produktami mlecznymi i odpowiednią ilością zdrowych tłuszczów.
Prebiotyki to składniki pożywienia, które nie ulegają strawieniu w górnym odcinku przewodu pokarmowego, ale stanowią „pokarm” dla korzystnych bakterii jelitowych. Należą do nich m.in. fruktooligosacharydy, inulina, skrobia oporna czy częściowo strawne frakcje błonnika. Ich źródłem są cebula, czosnek, por, szparagi, karczochy, banany, topinambur, cykoria, a także pełnoziarniste produkty zbożowe i nasiona strączków. Regularne spożywanie prebiotyków zwiększa liczebność pożytecznych bakterii, takich jak Bifidobacterium i Lactobacillus, wspiera produkcję maślanu i poprawia szczelność bariery jelitowej. Włączenie ich do menu pomaga także regulować perystaltykę jelit, co jest istotne w walce z zaparciami i innymi zaburzeniami rytmu wypróżnień.
Dużą rolę odgrywają również produkty probiotyczne, czyli zawierające żywe mikroorganizmy o udokumentowanym korzystnym działaniu na zdrowie człowieka. Naturalnym źródłem takich bakterii są fermentowane produkty mleczne (kefir, jogurt naturalny, maślanka) oraz kiszonki warzywne: kapusta kiszona, ogórki kiszone, buraki kiszone czy kimchi. W połączeniu z różnorodnym błonnikiem tworzą one warunki sprzyjające odbudowie zdrowej mikrobioty. Wiele osób sięga także po suplementy probiotyczne, jednak ich dobór powinien być dopasowany do indywidualnego problemu zdrowotnego oraz zaleceń specjalisty, ponieważ różne szczepy wykazują odmienne działanie.
Na drugim biegunie znajdują się elementy diety, które mikrobiotę zaburzają. Przewaga produktów wysoko przetworzonych, nadmiar cukru, tłuszczów nasyconych i tłuszczów trans sprzyjają obniżeniu różnorodności bakteryjnej oraz zwiększeniu liczebności gatunków powiązanych ze stanem zapalnym. Duża ilość czerwonego mięsa, szczególnie przetworzonego, może prowadzić do produkcji większej ilości niekorzystnych metabolitów bakteryjnych, takich jak TMAO, łączonych z większym ryzykiem chorób sercowo-naczyniowych. Również nadmierne spożycie alkoholu, słodzonych napojów oraz częste sięganie po przekąski typu fast food działają negatywnie na mikrobiom. Istotnym czynnikiem jest także zbyt niska podaż błonnika – wiele osób przyjmuje go zdecydowanie poniżej zalecanych norm, co ogranicza „pożywienie” dla dobrych bakterii.
Błonnik pokarmowy jako kluczowy sojusznik zdrowej mikrobioty
Błonnik pokarmowy to zbiorcze określenie na niestrawne przez człowieka składniki roślinne, które przechodzą przez przewód pokarmowy w dużej mierze niezmienione, aż do jelita grubego. Tam stają się substratem dla fermentacji bakteryjnej, w wyniku której powstają krótkołańcuchowe kwasy tłuszczowe. To właśnie dzięki nim błonnik ma tak wielowymiarowy, ochronny wpływ na organizm. Wyróżnia się błonnik rozpuszczalny i nierozpuszczalny – oba typy są dla zdrowia ważne, lecz odgrywają nieco inne role. Błonnik rozpuszczalny (np. beta-glukany z owsa, pektyny z owoców) tworzy w jelicie żel, spowalnia wchłanianie glukozy, pomaga regulować stężenie cholesterolu i jest szczególnie wartościowy jako „pokarm” dla bakterii jelitowych. Błonnik nierozpuszczalny (np. z otrębów pszenicznych) zwiększa objętość mas kałowych i wspomaga perystaltykę.
Dieta bogata w błonnik wiąże się z wyższą różnorodnością mikrobioty i większą produkcją maślanu, który działa przeciwzapalnie zarówno lokalnie w jelicie, jak i ogólnoustrojowo. Zwiększa to integralność bariery jelitowej, zmniejszając ryzyko przenikania toksyn do krwiobiegu. Dzięki regularnej podaży błonnika poprawia się także regulacja glikemii, co jest niezwykle ważne w profilaktyce i leczeniu insulinooporności oraz cukrzycy typu 2. Badania wskazują, że osoby spożywające dużą ilość błonnika rzadziej cierpią na otyłość, nadciśnienie, choroby serca czy niektóre nowotwory jelita grubego. Te korzyści wynikają po części właśnie z wpływu błonnika na mikrobiotę i pośrednio na procesy metaboliczne.
W praktyce zwiększenie spożycia błonnika wymaga świadomej przebudowy jadłospisu. Najlepszymi jego źródłami są warzywa (zarówno surowe, jak i gotowane), owoce spożywane ze skórką, pełnoziarniste produkty zbożowe (pieczywo razowe, kasze, płatki owsiane, brązowy ryż), nasiona roślin strączkowych (soczewica, ciecierzyca, fasola, groch), a także orzechy i nasiona. Stopniowe zwiększanie ich ilości pozwala uniknąć dolegliwości ze strony przewodu pokarmowego, takich jak wzdęcia czy bóle brzucha, które często pojawiają się przy nagłym wprowadzeniu bardzo dużych ilości błonnika. Bardzo ważne jest jednoczesne zadbanie o odpowiednią podaż płynów – przy jego niedoborze błonnik może nasilać zaparcia.
W kontekście mikrobioty jelitowej warto zwrócić uwagę na tzw. skrobię oporną. To forma skrobi, która ucieka trawieniu w jelicie cienkim i trafia do jelita grubego, gdzie jest fermentowana przez bakterie. Skrobię oporną znajdziemy w ochłodzonych produktach skrobiowych, takich jak ugotowane i wystudzone ziemniaki, ryż czy makaron, a także w zielonych bananach, płatkach owsianych oraz nasionach roślin strączkowych. Jej regularne spożycie zwiększa produkcję maślanu, wzmacniając funkcję bariery jelitowej. Z tego powodu warto włączać do diety np. sałatki ziemniaczane, sałatki z kaszą lub ryżem, przechowywane wcześniej w lodówce. To prosty sposób na poprawę jakości diety bez konieczności drastycznych wyrzeczeń.
Rola białka, tłuszczu i węglowodanów w kształtowaniu mikrobioty
Oprócz błonnika, który pełni niezwykle ważną funkcję, istotny wpływ na mikrobiotę jelitową mają także makroskładniki: białka, tłuszcze i węglowodany. Ich źródło, proporcje oraz sposób obróbki termicznej determinują, jakie metabolity powstaną w jelicie i jakie grupy bakterii zyskają przewagę. Diety bogate w produkty pochodzenia roślinnego sprzyjają rozwojowi szczepów bakterii związanych z działaniem przeciwzapalnym i ochronnym, natomiast przewlekłe stosowanie diet bardzo bogatych w białko zwierzęce i tłuszcze nasycone może zwiększać ilość metabolitów o potencjale toksycznym, jak niektóre aminy biogenne czy związki siarkowe, co może osłabiać barierę jelitową.
Białko jest niezbędne do prawidłowego funkcjonowania organizmu, jednak jego rodzaj i ilość mają znaczenie. Dieta oparta głównie na czerwonym mięsie i wędlinach wiąże się z większą produkcją metabolitów prozapalnych oraz zwiększonym ryzykiem chorób jelita grubego. Białko pochodzenia roślinnego – z nasion roślin strączkowych, orzechów czy pełnych zbóż – jest z kolei ściśle powiązane z wyższą różnorodnością mikrobioty i większą produkcją korzystnych kwasów tłuszczowych. Z punktu widzenia jelit korzystne jest wprowadzanie do jadłospisu posiłków wegańskich lub wegetariańskich, nawet jeśli na co dzień wybieramy model żywienia mieszany. Zmniejszenie udziału czerwonego mięsa na rzecz ryb, drobiu i źródeł roślinnych sprzyja bardziej zrównoważonemu mikrobiomowi.
Tłuszcze w diecie również modulują skład mikrobioty. Nadmiar tłuszczów nasyconych, obecnych głównie w tłustym mięsie, przetworzonych produktach mięsnych, maśle czy oleju palmowym, jest związany z obniżeniem różnorodności bakterii i zwiększeniem przepuszczalności jelit. Z kolei tłuszcze nienasycone, a szczególnie kwasy omega-3 obecne w tłustych rybach morskich, siemieniu lnianym, nasionach chia i orzechach włoskich, wykazują działanie przeciwzapalne, zarówno bezpośrednio, jak i pośrednio poprzez wpływ na mikrobiotę. Włączenie do diety oliwy z oliwek, awokado, orzechów oraz nasion poprawia nie tylko profil lipidowy, ale także środowisko jelitowe. Ważny jest również sposób przygotowywania potraw – smażenie w głębokim tłuszczu czy częste sięganie po produkty typu fast food dostarcza wielu utlenionych lipidów, niekorzystnych dla jelit.
Węglowodany są często niesłusznie demonizowane, tymczasem to od ich rodzaju zależy wpływ na mikrobiotę i metabolizm. Węglowodany złożone, pochodzące z pełnych zbóż, warzyw i części owoców, dostarczają nie tylko energii, ale także ważnych składników odżywczych i włókna pokarmowego. Z kolei dieta obfitująca w węglowodany rafinowane – białe pieczywo, słodkie napoje, wyroby cukiernicze – sprzyja szybkim wahaniom glikemii, nadmiernej podaży cukru i zmianom w składzie mikrobioty, prowadzącym do obniżenia liczby bakterii produkujących korzystne kwasy tłuszczowe. Długotrwałe stosowanie skrajnie niskowęglowodanowych diet, ubogich w błonnik, może również niekorzystnie wpływać na mikrobiom, jeśli wiąże się z rezygnacją z warzyw, owoców i produktów pełnoziarnistych. Dlatego planując zmianę stylu żywienia, warto zwrócić uwagę nie tylko na ilość kalorii, ale także na jakość węglowodanów.
Żywność fermentowana, probiotyki i postbiotyki
Fermentowane produkty spożywcze od dawna stanowią element tradycyjnych diet na całym świecie. Kiszona kapusta, ogórki, fermentowane buraki, kefir, jogurt, miso, tempeh czy kimchi są źródłem naturalnie występujących mikroorganizmów oraz licznych metabolitów powstających w trakcie fermentacji. Spożywane regularnie mogą wspierać równowagę mikrobioty jelitowej, choć ich działanie zależy od rodzaju użytych kultur oraz warunków fermentacji. W przeciwieństwie do standaryzowanych suplementów probiotycznych zawartość i skład szczepów w produktach fermentowanych jest zwykle bardziej zróżnicowany, co może sprzyjać różnorodności mikrobiomu. Włączenie choć jednej porcji fermentowanego produktu dziennie bywa prostym sposobem na wzmocnienie jelit.
Probiotyki to ściśle zdefiniowane szczepy mikroorganizmów, które podane w odpowiedniej ilości wywierają korzystny efekt zdrowotny u gospodarza. Najczęściej stosuje się bakterie z rodzajów Lactobacillus, Bifidobacterium oraz Saccharomyces boulardii. Ich działanie może obejmować zmniejszanie nasilenia biegunek poantybiotykowych, łagodzenie objawów zespołu jelita nadwrażliwego, wspieranie terapii niektórych chorób zapalnych jelit, a także wspomaganie odporności. Skuteczność probiotyków jest jednak ściśle zależna od doboru odpowiedniego szczepu oraz czasu stosowania, dlatego samodzielne eksperymentowanie z przypadkowymi preparatami często przynosi ograniczone korzyści. Kluczowe jest łączenie probiotyków z odpowiednią ilością błonnika i prebiotyków, aby zapewnić im „pożywienie” oraz dogodne warunki do działania.
Coraz większe zainteresowanie budzą także tzw. postbiotyki, czyli produkty przemiany materii mikroorganizmów oraz składniki ich komórek, które również mogą wpływać na zdrowie człowieka. Należą do nich m.in. krótkołańcuchowe kwasy tłuszczowe, peptydoglikany, enzymy i inne bioaktywne molekuły. Postbiotyki są obecne w żywności fermentowanej, ale mogą też być dostarczane w formie suplementów. Ich zaletą jest to, że działają nawet wtedy, gdy same bakterie nie przeżyją podróży przez przewód pokarmowy. Mimo że badania nad nimi są nadal w toku, już teraz widać, że modulowanie mikrobioty to nie tylko kwestia wprowadzania odpowiednich bakterii, ale także wspierania powstawania korzystnych metabolitów. Z tego względu najważniejszym fundamentem pozostaje zbilansowana dieta bogata w świeże, jak najmniej przetworzone produkty.
Styl życia, antybiotyki i inne czynniki wpływające na mikrobiotę
Dieta jest głównym, ale nie jedynym czynnikiem kształtującym mikrobiotę. Istotną rolę odgrywa także styl życia, poziom stresu, aktywność fizyczna, sen, leki oraz czynniki środowiskowe. Przewlekły stres oddziałuje na oś jelito–mózg poprzez hormony stresu, co może zmieniać skład mikrobioty, nasilać stan zapalny i zwiększać przepuszczalność jelit. Brak snu oraz nieregularny rytm dobowy dodatkowo potęgują te zaburzenia, wpływając na zmiany w metabolizmie bakterii jelitowych. Aktywność fizyczna, szczególnie umiarkowana i regularna, sprzyja natomiast zwiększeniu różnorodności mikrobioty, poprawia perystaltykę jelit i pomaga regulować masę ciała.
Jednym z najważniejszych czynników zewnętrznych są antybiotyki. Choć w wielu sytuacjach ratują życie, jednocześnie silnie ingerują w mikrobiom, niszcząc nie tylko bakterie chorobotwórcze, ale także pożyteczne. Skutkiem może być spadek różnorodności mikrobiologicznej, nadmierny rozrost niektórych gatunków oraz większa podatność na zakażenia, np. Clostridioides difficile. Po zakończonej terapii warto szczególnie zadbać o dietę wspierającą odbudowę mikrobioty – zwiększyć udział produktów roślinnych, wprowadzić fermentowane pokarmy oraz, po konsultacji ze specjalistą, rozważyć zastosowanie probiotyków dopasowanych do rodzaju antybiotyku. Istotne jest także unikanie nadużywania antybiotyków przy lekkich infekcjach, gdy nie są one konieczne.
Na mikrobiotę działają również inne leki, w tym inhibitory pompy protonowej stosowane przy dolegliwościach refluksowych, niektóre leki przeciwbólowe, środki przeczyszczające czy preparaty hormonalne. Palenie papierosów i nadmierne spożycie alkoholu są kolejnymi czynnikami sprzyjającymi dysbiozie i osłabieniu bariery jelitowej. Wpływ ma też środowisko – kontakt z naturą, żywnością mniej przetworzoną i różnorodnymi drobnoustrojami może zwiększać bogactwo mikrobiomu, natomiast bardzo sterylne otoczenie oraz częste stosowanie silnych środków dezynfekujących mogą je ograniczać. Świadomy styl życia, obejmujący zarówno dietę, jak i ruch, higienę snu, redukcję stresu oraz odpowiedzialne stosowanie leków, jest zatem kluczem do długofalowego wspierania mikrobioty jelitowej.
Indywidualne podejście dietetyczne – jak Mój Dietetyk może pomóc?
Choć ogólne zasady wspierania mikrobioty jelitowej przez dietę są dość uniwersalne, w praktyce każdy organizm reaguje nieco inaczej. U jednej osoby zwiększenie ilości błonnika przyniesie szybką poprawę samopoczucia i normalizację rytmu wypróżnień, u innej może wymagać bardzo powolnego wprowadzania zmian z powodu nadwrażliwości jelit lub współistniejących schorzeń. Dodatkowo różnimy się pod względem genetycznym, dotychczasowego sposobu żywienia, przebytych chorób czy przyjmowanych leków, co wpływa na wyjściowy stan mikrobioty. Dlatego coraz większe znaczenie ma indywidualizacja zaleceń żywieniowych, oparta na dokładnym wywiadzie, analizie dotychczasowych nawyków i, w razie potrzeby, wyników badań.
Mój Dietetyk oferuje profesjonalne konsultacje dietetyczne w obszarze zdrowia jelit i mikrobioty, zarówno w gabinetach dietetycznych w całym kraju, jak i w formie wygodnych spotkań online. Podczas wizyty dietetyk przeprowadza szczegółowy wywiad zdrowotny i żywieniowy, analizuje aktualne dolegliwości, styl życia oraz ewentualne leki i suplementy. Na tej podstawie opracowuje indywidualny plan żywieniowy, który uwzględnia cele zdrowotne, preferencje smakowe, możliwości czasowe oraz budżet. W przypadku problemów takich jak zespół jelita nadwrażliwego, częste wzdęcia, zaparcia, biegunki czy podejrzenie SIBO, wsparcie specjalisty pomaga uniknąć przypadkowych i często sprzecznych porad, które można znaleźć w internecie.
Współpraca z dietetykiem Mój Dietetyk obejmuje nie tylko ułożenie jadłospisu, ale także edukację żywieniową – naukę czytania etykiet, planowania zakupów, wybierania zdrowszych zamienników oraz przygotowywania posiłków przyjaznych jelitom. Istotnym elementem jest stopniowe wprowadzanie zmian i monitorowanie reakcji organizmu. Dzięki temu możliwe jest modyfikowanie planu tak, by przynosił realną poprawę samopoczucia i był możliwy do utrzymania długoterminowo. Konsultacje online umożliwiają regularny kontakt ze specjalistą bez względu na miejsce zamieszkania, co jest szczególnie ważne dla osób z mniejszych miejscowości, intensywnie pracujących lub często podróżujących.
Mój Dietetyk, bazując na aktualnej wiedzy naukowej, pomaga łączyć zalecenia dotyczące mikrobioty z innymi celami zdrowotnymi, takimi jak redukcja masy ciała, poprawa wyników badań laboratoryjnych, wsparcie odporności czy dietoterapia chorób przewlekłych. Dzięki temu pacjent nie musi wybierać między „dietą na jelita” a „dietą na odchudzanie” – odpowiednio zaplanowany jadłospis może spełniać kilka funkcji jednocześnie. W razie potrzeby dietetyk współpracuje z lekarzem prowadzącym, aby uwzględnić w planie żywieniowym specyficzne wymogi medyczne oraz przyjmowane leki. Takie kompleksowe podejście jest szczególnie ważne przy długotrwałych problemach z przewodem pokarmowym, które wymagają cierpliwości oraz stopniowej odbudowy równowagi mikrobiologicznej.
FAQ – najczęstsze pytania o dietę i mikrobiotę jelitową
1. Jak szybko dieta może zmienić moją mikrobiotę jelitową?
Pierwsze zmiany w mikrobiocie mogą pojawić się już po kilku dniach zmiany sposobu żywienia, szczególnie przy wyraźnym zwiększeniu ilości błonnika i produktów fermentowanych. Jednak na utrwalenie korzystnych efektów potrzeba tygodni, a nawet miesięcy. Mikrobiom jest bardzo dynamiczny, dlatego krótkotrwałe „diety cud” nie zastąpią trwałej zmiany nawyków. Regularność i konsekwencja są kluczowe, aby nowe, pozytywne wzorce żywienia stały się codziennością.
2. Czy każdy powinien suplementować probiotyki?
Nie ma potrzeby, aby każda osoba rutynowo przyjmowała suplementy probiotyczne. W wielu przypadkach dobrze skomponowana dieta bogata w błonnik, prebiotyki i żywność fermentowaną jest wystarczająca do utrzymania zdrowej mikrobioty. Suplementacja probiotykami jest szczególnie wskazana w określonych sytuacjach, np. podczas lub po antybiotykoterapii, przy IBS czy biegunkach. Dobór preparatu warto skonsultować ze specjalistą, aby dobrać odpowiednie szczepy i dawkę.
3. Czy dieta bezglutenowa jest korzystna dla mikrobioty jelitowej?
U osób zdrowych, bez celiakii i nadwrażliwości na gluten, przyjmowanie diety bezglutenowej nie jest konieczne i nie musi przynosić korzyści mikrobiocie. Często prowadzi wręcz do ograniczenia różnorodności produktów zbożowych i błonnika. Korzyści pojawiają się głównie u osób, które faktycznie źle tolerują gluten lub zmagają się z celiakią – wówczas eliminacja jest niezbędna. Kluczowe jest, by dieta bezglutenowa była dobrze zbilansowana, bogata w roślinne źródła błonnika.
4. Jaką rolę w mikrobiocie odgrywa cukier?
Nadmiar cukru prostego w diecie sprzyja rozwojowi bakterii preferujących łatwo dostępne źródła energii, co może prowadzić do obniżenia różnorodności mikrobioty i nasilenia stanu zapalnego. Częste sięganie po słodycze, słodzone napoje czy przetworzoną żywność wiąże się także z większym ryzykiem otyłości i insulinooporności. Ograniczenie cukru i wybór produktów o niskim stopniu przetworzenia pomagają przywracać równowagę bakteryjną i wspierają zdrowie jelit.
5. Czy mogę samodzielnie ułożyć dietę wspierającą mikrobiotę?
Teoretycznie tak – opierając się na zasadach: dużo warzyw, owoców, produktów pełnoziarnistych, strączków, orzechów i kiszonek oraz niewielka ilość żywności przetworzonej. Jednak w praktyce wiele osób boryka się z dolegliwościami jelitowymi, innymi chorobami lub ograniczeniami żywieniowymi, które utrudniają samodzielne działanie. Skorzystanie z konsultacji w Mój Dietetyk pozwala dopasować plan do indywidualnych potrzeb, uniknąć błędów i uzyskać wsparcie w procesie zmiany nawyków.
 Powrót
Powrót