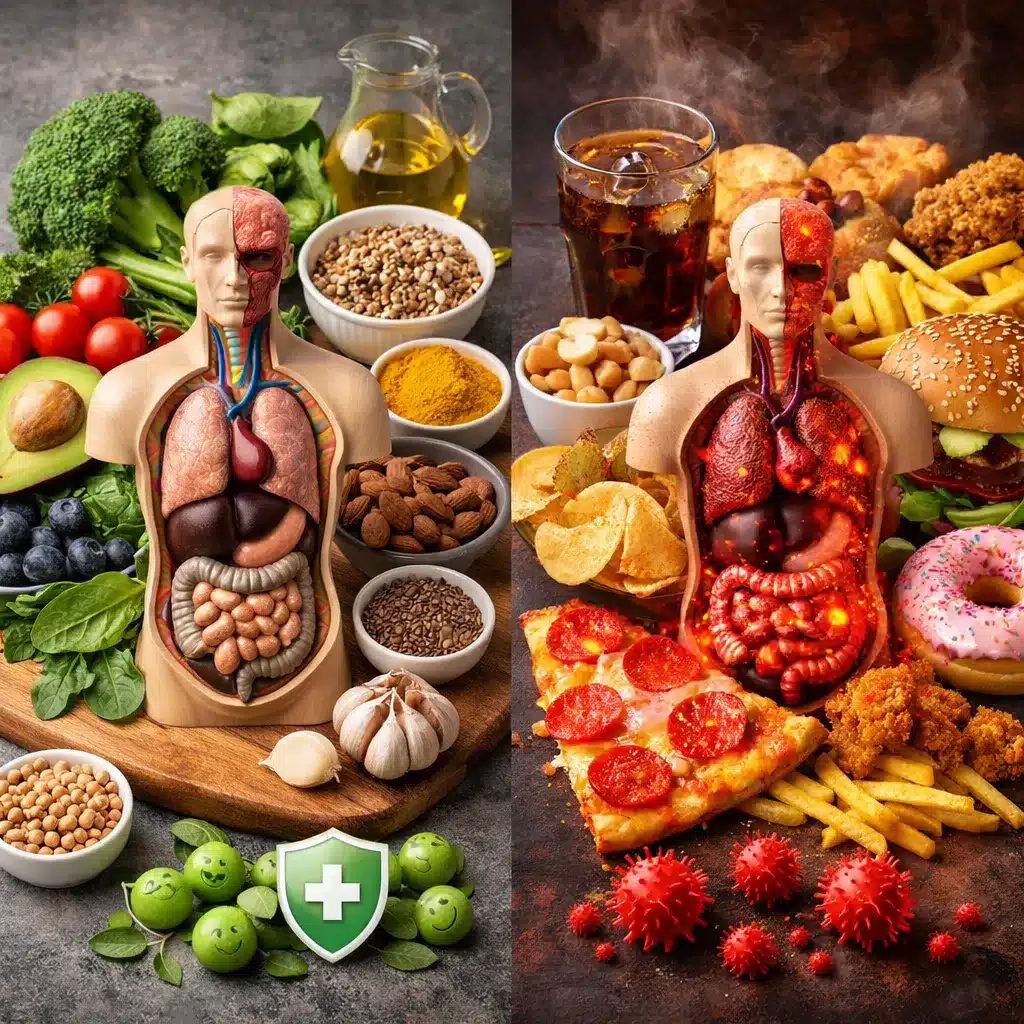
Dieta to jedno z najpotężniejszych narzędzi wpływających na stan zdrowia, a jednym z kluczowych mechanizmów, przez który oddziałuje na organizm, są procesy zapalne. Stan zapalny może być zarówno naszym sprzymierzeńcem, jak i wrogiem – pomaga zwalczać infekcje i naprawiać uszkodzenia, ale gdy staje się przewlekły, sprzyja rozwojowi wielu chorób cywilizacyjnych. Coraz więcej badań pokazuje, że codzienne wybory żywieniowe mogą ten ogień w organizmie albo podsycać, albo skutecznie wyciszać. Zrozumienie, jak poszczególne składniki diety wpływają na reakcje zapalne, pozwala świadomie komponować jadłospis wspierający zdrowie, regenerację i dobre samopoczucie.
Czym jest stan zapalny i dlaczego dieta ma znaczenie?
Stan zapalny to naturalna reakcja obronna organizmu. Gdy dochodzi do urazu, infekcji czy kontaktu z toksynami, układ odpornościowy uruchamia szereg mechanizmów mających na celu usunięcie zagrożenia i naprawę tkanek. Taki ostry stan zapalny jest zazwyczaj krótkotrwały i objawia się zaczerwienieniem, bólem, obrzękiem czy podwyższoną temperaturą. Problem pojawia się wtedy, gdy stan zapalny nie wygasa, lecz utrzymuje się miesiącami lub latami – mówimy wówczas o stanie zapalnym przewlekłym.
Przewlekły stan zapalny przebiega często bez wyraźnych objawów, ale powoli uszkadza tkanki, przyspiesza procesy starzenia i zwiększa ryzyko licznych chorób, takich jak:
- miażdżyca i choroby sercowo-naczyniowe,
- cukrzyca typu 2 i insulinooporność,
- otyłość i zespół metaboliczny,
- choroby autoimmunologiczne (np. RZS, Hashimoto),
- niektóre nowotwory,
- choroby neurodegeneracyjne (np. Alzheimer, Parkinson).
Na poziom stanu zapalnego wpływają czynniki genetyczne, styl życia, poziom stresu, aktywność fizyczna, sen, a także środowisko. Jednak to, co trafia na talerz każdego dnia, ma szczególnie duże znaczenie, bo jedzenie dostarcza zarówno składników o działaniu prozapalnym, jak i silnie przeciwzapalnym. Makroskładniki (tłuszcze, węglowodany, białko), mikroelementy (witaminy, minerały), antyoksydanty, błonnik czy fitochemikalia wpływają na pracę układu odpornościowego, skład mikrobioty jelitowej i produkcję cząsteczek regulujących stan zapalny (cytokin, eikozanoidów).
W uproszczeniu można powiedzieć, że dieta bogata w produkty wysoko przetworzone, cukry proste i niskiej jakości tłuszcze działa jak paliwo dla stanu zapalnego. Z kolei racjonalny sposób żywienia oparty na warzywach, owocach, produktach pełnoziarnistych, dobrej jakości tłuszczach i białku wspiera mechanizmy wygaszające niekorzystne procesy w organizmie.
Produkty nasilające procesy zapalne
Niektóre składniki i grupy produktów sprzyjają przewlekłemu stanowi zapalnemu, szczególnie gdy występują w diecie regularnie i w dużych ilościach. Ich redukcja jest pierwszym krokiem do ograniczenia cichego zapalenia w organizmie.
Cukry proste i nadmiar węglowodanów szybko podnoszących glikemię powodują gwałtowne skoki poziomu glukozy i insuliny. Sprzyja to stresowi oksydacyjnemu, uszkodzeniom naczyń krwionośnych i nasileniu stanów zapalnych. Największy udział w tym mają: słodzone napoje, słodycze, wyroby cukiernicze, dosładzane płatki śniadaniowe, słodzone jogurty i nadmiar białej mąki.
Podobny efekt wywołują produkty wysoko przetworzone, które zwykle łączą w sobie kilka niekorzystnych cech: dużo cukru, niekorzystnych tłuszczów, soli, dodatków technologicznych oraz bardzo niską gęstość odżywczą. Należą do nich m.in.: fast foody, gotowe dania instant, chipsy, słone przekąski, parówki niskiej jakości, wypieki z rafinowanej mąki z dodatkiem utwardzonych tłuszczów.
Kolejną grupą są niekorzystne tłuszcze. Szczególnie istotne są:
- tłuszcze trans – powstające w procesie przemysłowego utwardzania olejów roślinnych; znajdują się w części margaryn, twardych tłuszczach cukierniczych, wielu ciastkach i wyrobach piekarniczych,
- nadmiar kwasów tłuszczowych nasyconych – obecnych m.in. w tłustym, przetworzonym czerwonym mięsie, tłustych wędlinach, wyrobach typu fast food, tłustych serach żółtych,
- zaburzony stosunek kwasów omega-6 do omega-3 – przy przewadze olejów roślinnych rafinowanych (np. słonecznikowy, kukurydziany) i małej ilości ryb morskich.
Niekorzystny wpływ na procesy zapalne ma także nadmiar czerwonego mięsa i mięsa przetworzonego (wędliny, kiełbasy, boczek, produkty peklowane). Zawierają one składniki mogące zwiększać stres oksydacyjny i sprzyjać rozwojowi miażdżycy oraz insulinooporności. Szczególnie problematyczne są produkty grillowane i mocno przysmażane, w których powstają związki o potencjalnie rakotwórczym i prozapalnym działaniu.
Duże dawki alkoholu również silnie pobudzają stan zapalny – uszkadzają wątrobę, jelita, zwiększają przepuszczalność bariery jelitowej, co ułatwia przenikanie do krwi produktów bakteryjnych i nasila tzw. endotoksemię. Połączenie alkoholu z wysokotłuszczową i wysokocukrową dietą to przepis na długotrwały, cichy stan zapalny.
Znaczenie ma też nadmiar sodu (soli kuchennej) w jadłospisie. Zbyt wysokie spożycie soli, często związane z dużą ilością żywności przetworzonej, może nasilać reakcje immunologiczne i sprzyjać nadciśnieniu, które samo w sobie jest powiązane z przewlekłym zapaleniem naczyń.
Warto podkreślić, że pojedyncze spożycie takich produktów nie wywoła trwałej choroby. Problematyczny jest ich stały, codzienny udział w diecie przy jednoczesnym niedoborze składników ochronnych. To właśnie długotrwały styl żywienia decyduje o tym, czy w organizmie dominować będą procesy gaszące stan zapalny, czy go podtrzymujące.
Składniki diety o działaniu przeciwzapalnym
Dieta działająca ochronnie na organizm dostarcza bogactwa substancji, które modulują odpowiedź immunologiczną, neutralizują wolne rodniki i wspierają regenerację tkanek. Różnorodność naturalnych, mało przetworzonych produktów jest kluczem do takiego sposobu żywienia.
Jedną z najważniejszych grup są warzywa i owoce. Zawierają one witaminy, antyoksydanty, błonnik oraz fitochemikalia (m.in. polifenole, karotenoidy, flawonoidy), które bezpośrednio wpływają na szlaki zapalne. Szczególnie wartościowe są:
- warzywa liściaste (szpinak, jarmuż, sałaty, rukola),
- warzywa kapustne (brokuły, kalafior, kapusta, brukselka),
- warzywa o intensywnych barwach (papryka, buraki, marchew, dynia),
- owoce jagodowe (borówki, maliny, truskawki, jagody),
- owoce cytrusowe, wiśnie, granat.
Regularne spożywanie różnokolorowych warzyw i owoców wspiera obniżenie markerów stanu zapalnego, takich jak CRP czy niektóre cytokiny prozapalne. Błonnik obecny w roślinach jest dodatkowo pożywką dla korzystnych bakterii jelitowych, które produkują krótkołańcuchowe kwasy tłuszczowe o właściwościach przeciwzapalnych.
Duży wpływ na procesy zapalne mają kwasy tłuszczowe. Korzystne są przede wszystkim:
- kwasy tłuszczowe omega-3 (EPA, DHA) obecne w tłustych rybach morskich (łosoś, śledź, makrela, sardynki) oraz ALA z siemienia lnianego, nasion chia, orzechów włoskich,
- jednonienasycone kwasy tłuszczowe z oliwy z oliwek, awokado, orzechów i pestek.
Kwasy omega-3 są prekursorami związków zwanych resolwinami i protektynami, które pomagają wygaszać stan zapalny i wspierają procesy naprawcze. Z kolei oliwa z oliwek dostarcza m.in. oleokantalu – związku o działaniu zbliżonym do niektórych niesteroidowych leków przeciwzapalnych, ale o łagodniejszym profilu działania.
Istotną rolę odgrywa także jakościowe białko. Pochodzi ono z chudego mięsa, ryb, jaj, nabiału fermentowanego, nasion roślin strączkowych (soczewica, ciecierzyca, fasola), orzechów i pestek. Odpowiednia podaż białka jest niezbędna do regeneracji tkanek, syntezy immunoglobulin oraz licznych enzymów biorących udział w regulacji stanu zapalnego. Włączenie większego udziału źródeł roślinnych kosztem przetworzonego mięsa korzystnie wpływa na profil zapalny.
Na uwagę zasługują także przyprawy i zioła. Kurkuma (zawierająca kurkuminę), imbir, czosnek, cebula, cynamon, rozmaryn, oregano, tymianek, goździki czy pieprz cayenne wykazują silne działanie przeciwzapalne i antyoksydacyjne. Włączenie ich do codziennego gotowania jest prostym sposobem na zwiększenie „mocy” przeciwzapalnej diety bez zwiększania kaloryczności posiłków.
Wreszcie, nie można pominąć roli odpowiedniego nawodnienia. Woda uczestniczy w transporcie składników odżywczych, usuwaniu produktów przemiany materii i utrzymaniu prawidłowej lepkości krwi. Niewystarczająca podaż płynów może pośrednio nasilać niekorzystne procesy metaboliczne, wpływając na pogorszenie pracy nerek, wątroby czy układu krążenia.

Mikrobiota jelitowa, przepuszczalność jelit i stan zapalny
Jelita są jednym z najważniejszych punktów regulacji stanu zapalnego w organizmie. To właśnie tam znajduje się ogromna część komórek układu odpornościowego, a skład mikrobioty jelitowej i szczelność bariery jelitowej mają bezpośredni wpływ na to, w jaki sposób organizm reaguje na bodźce zewnętrzne.
Dieta uboga w błonnik, a bogata w cukier, tłuszcze nasycone i produkty wysoko przetworzone sprzyja dysbiozie – zaburzeniom składu mikrobioty. Pojawia się przewaga bakterii potencjalnie patogennych nad korzystnymi, co może prowadzić do produkcji większych ilości substancji prozapalnych. Jednocześnie spada ilość dobroczynnych krótkołańcuchowych kwasów tłuszczowych (SCFA), które odgrywają istotną rolę w utrzymaniu szczelności bariery jelitowej i modulowaniu odpowiedzi immunologicznej.
Gdy bariera jelitowa zostaje osłabiona, łatwiej dochodzi do przenikania do krwiobiegu fragmentów ścian bakteryjnych (np. LPS – lipopolisacharydów). Układ odpornościowy traktuje je jako zagrożenie, uruchamiając odpowiedź zapalną. Proces ten nazywany jest endotoksemią metaboliczną i jest wiązany m.in. z rozwojem otyłości, insulinooporności, niealkoholowej stłuszczeniowej choroby wątroby oraz miażdżycy.
Dieta przeciwzapalna wspiera korzystną mikrobiotę i szczelność jelit dzięki:
- wysokiej podaży różnych frakcji błonnika (rozpuszczalnego i nierozpuszczalnego) z warzyw, owoców, pełnych ziaren, roślin strączkowych,
- obecności produktów fermentowanych (jogurt, kefir, maślanka, kiszona kapusta, ogórki, kimchi), dostarczających żywych kultur bakterii,
- spożyciu prebiotyków (inulina, fruktooligosacharydy, skrobia oporna) obecnych m.in. w cykorii, porach, cebuli, czosnku, bananach, schłodzonych ziemniakach i ryżu,
- ograniczeniu alkoholu, nadmiaru cukru i tłuszczów nasyconych, które sprzyjają dysbiozie.
Poprawa składu mikrobioty jelitowej nie zachodzi z dnia na dzień, ale regularne stosowanie diety bogatej w produkty roślinne, fermentowane i mało przetworzone, z czasem może wyraźnie obniżyć przewlekły stan zapalny.
Dieta a choroby przewlekłe związane ze stanem zapalnym
Przewlekły stan zapalny leży u podstaw wielu chorób przewlekłych, a modyfikacja diety jest jednym z najskuteczniejszych i najlepiej przebadanych sposobów na ich prewencję oraz wspomaganie leczenia.
W kontekście chorób sercowo-naczyniowych istotne znaczenie ma ograniczenie tłuszczów trans i nasyconych, czerwonego mięsa przetworzonego oraz cukru na rzecz oliwy z oliwek, orzechów, ryb, warzyw i pełnych ziaren. Taki profil charakteryzuje m.in. dieta śródziemnomorska, która w wielu badaniach wykazywała działanie przeciwzapalne, obniżając poziom CRP i ryzyko zawału, udaru czy zgonu z przyczyn sercowo-naczyniowych.
W przypadku insulinooporności i cukrzycy typu 2 kluczowe jest wyrównanie gospodarki węglowodanowej poprzez ograniczenie produktów o wysokim indeksie i ładunku glikemicznym, zwiększenie ilości błonnika, a także wprowadzenie zdrowych tłuszczów. Pozwala to ograniczyć wahania glukozy, zmniejsza stres oksydacyjny i stan zapalny w tkankach, w tym w trzustce i naczyniach.
W chorobach autoimmunologicznych, gdzie układ odpornościowy atakuje własne tkanki, dieta przeciwzapalna jest jednym z podstawowych elementów terapii wspomagającej. Choć nie zastąpi leczenia farmakologicznego, może zmniejszać częstość zaostrzeń i nasilenie objawów. Szczególnie pomocne bywa wykluczenie ultra przetworzonych produktów, zadbanie o regularne spożycie kwasów omega-3, witaminy D, magnezu, cynku oraz poprawę stanu mikrobioty jelitowej.
Coraz więcej dowodów łączy też przewlekły stan zapalny z rozwojem chorób neurodegeneracyjnych. Dieta bogata w rośliny, ryby, oliwę z oliwek i orzechy, a uboga w przetworzone mięsa i cukier, wiąże się z wolniejszym spadkiem funkcji poznawczych. Przeciwzapalne działanie takich wzorców żywieniowych może częściowo tłumaczyć ten efekt.
W onkologii odpowiednio zbilansowana dieta również ma znaczenie – zarówno w prewencji, jak i w trakcie leczenia. Ograniczenie czynników prozapalnych (np. nadmiaru czerwonego mięsa przetworzonego, alkoholu, tłuszczów trans) oraz zwiększenie podaży warzyw, owoców, produktów pełnoziarnistych i nasion roślin strączkowych może zmniejszać ryzyko rozwoju niektórych nowotworów, zwłaszcza układu pokarmowego.
Jak w praktyce komponować dietę o działaniu przeciwzapalnym?
Przekucie wiedzy o procesach zapalnych w konkretne decyzje przy stole wymaga kilku prostych, ale konsekwentnie stosowanych zasad. Nie trzeba wprowadzać rewolucyjnych diet eliminacyjnych – często wystarczy stopniowa korekta obecnych nawyków.
Podstawą jadłospisu powinny być warzywa. Dobrze, aby pojawiały się w każdym posiłku, w różnych kolorach i formach: surowe, gotowane, duszone, pieczone. Praktyczną zasadą jest wypełnienie połowy talerza warzywami, szczególnie nieskrobiowymi (zielone liściaste, kapustne, papryka, ogórki, pomidory, cukinia).
Owoce warto spożywać codziennie, najlepiej w postaci nieprzetworzonej. Zamiast soków lepiej wybierać całe owoce, które dostarczają więcej błonnika i mają niższy ładunek glikemiczny. Szczególnie korzystne są owoce jagodowe oraz owoce o wyższej zawartości polifenoli.
Źródła węglowodanów najlepiej wybierać spośród produktów pełnoziarnistych – razowego pieczywa na zakwasie, gruboziarnistych kasz (gryczana, pęczak, owsiana), brązowego ryżu, pełnoziarnistych makaronów oraz roślin strączkowych. Zawarty w nich błonnik i składniki mineralne wspierają gospodarkę glukozowo-insulinową i obniżają stan zapalny.
W zakresie tłuszczów korzystne jest zastępowanie smalcu, dużych ilości masła i olejów rafinowanych oliwą z oliwek, olejem rzepakowym tłoczonym na zimno, olejem lnianym (do dań na zimno), a także częstym sięganiem po orzechy, nasiona i pestki. Raz–dwa razy w tygodniu warto uwzględnić w menu tłuste ryby morskie jako źródło EPA i DHA.
Białko można urozmaicać, łącząc źródła zwierzęce z roślinnymi. Chude mięso (drób bez skóry, okazjonalnie chuda wołowina), ryby, jaja oraz fermentowane produkty mleczne (jogurt naturalny, kefir, skyr, maślanka) dobrze współgrają z ciecierzycą, soczewicą, fasolą, grochem czy tofu. Stopniowe zastępowanie części czerwonego mięsa roślinami strączkowymi sprzyja obniżeniu markerów stanu zapalnego.
W codziennym gotowaniu warto hojnie korzystać z ziół i przypraw: kurkumy (w połączeniu z pieprzem dla lepszej biodostępności), imbiru, czosnku, cebuli, oregano, tymianku, rozmarynu, kolendry. Mogą one częściowo zastępować sól, co dodatkowo wspiera układ sercowo-naczyniowy.
Istotne jest także ograniczenie cukru dodanego. Zamiast słodzonych napojów lepiej postawić na wodę, herbaty ziołowe, wodę z cytryną, niesłodzoną kawę. Słodkie przekąski można stopniowo zastępować owocami, orzechami, gorzką czekoladą o wysokiej zawartości kakao lub domowymi wypiekami o obniżonej ilości cukru.
Nawodnienie powinno opierać się przede wszystkim na wodzie. Dla większości osób odpowiednie będzie 1,5–2 l dziennie, z korektą w zależności od masy ciała, aktywności fizycznej i warunków pogodowych. Umiarkowana ilość dobrej jakości kawy czy herbaty może być elementem diety przeciwzapalnej ze względu na zawartość polifenoli, o ile nie dodaje się do nich dużej ilości cukru i śmietanki.
Równie ważne, jak to, co jemy, jest sposób jedzenia. Wolniejsze tempo posiłków, dokładne przeżuwanie, jedzenie w spokojnej atmosferze i unikanie jedzenia „w biegu” zmniejsza obciążenie układu trawiennego, może łagodzić objawy dolegliwości jelitowych i wspierać regulację apetytu, co pośrednio wpływa na redukcję stanów zapalnych związanych z nadmierną masą ciała.
Rola masy ciała, aktywności fizycznej i snu w regulacji stanu zapalnego
Choć artykuł koncentruje się na diecie, nie można pominąć szerszego kontekstu stylu życia. Nadmierna masa ciała, szczególnie otyłość brzuszna, sama w sobie sprzyja przewlekłemu stanowi zapalnemu. Tkanka tłuszczowa, zwłaszcza trzewna, nie jest jedynie biernym magazynem energii; produkuje liczne substancje biologicznie czynne (adipokiny, cytokiny), z których część ma działanie prozapalne.
Redukcja nadmiernej masy ciała poprzez połączenie diety o odpowiedniej kaloryczności z regularną aktywnością fizyczną prowadzi do obniżenia poziomu tych substancji, co przekłada się na zmniejszenie markerów zapalnych. Już 5–10% spadku masy ciała może mieć zauważalny wpływ na poprawę parametrów zdrowotnych, w tym na normalizację profilu lipidowego, ciśnienia tętniczego i wrażliwości na insulinę.
Aktywność fizyczna, oprócz wspierania redukcji masy ciała, sama w sobie ma działanie przeciwzapalne. Regularne, umiarkowane ćwiczenia (spacery, marszobiegi, jazda na rowerze, pływanie, ćwiczenia siłowe dostosowane do możliwości) poprawiają funkcjonowanie układu odpornościowego, zwiększają wrażliwość tkanek na insulinę i zmniejszają nasilenie przewlekłego stanu zapalnego. Kluczowa jest systematyczność – lepiej ćwiczyć krócej, ale częściej, niż rzadko i bardzo intensywnie.
Znaczenie ma także sen i poziom stresu. Chroniczny niedobór snu oraz długotrwały stres podnoszą poziom kortyzolu i innych hormonów stresu, co sprzyja zaburzeniom glikemii, przybieraniu na wadze i nasileniu procesów zapalnych. Dieta bogata w produkty nieprzetworzone, odpowiednia podaż magnezu, witamin z grupy B oraz unikanie nadmiaru kofeiny i alkoholu może wspierać regulację rytmu dobowego i lepszą jakość snu, ale nie zastąpi dbałości o higienę snu i techniki redukcji stresu.
Optimalny efekt przeciwzapalny uzyskuje się wtedy, gdy dieta współgra z innymi elementami zdrowego stylu życia – ruchem, snem, ograniczeniem używek i dbaniem o regenerację psychiczną.
Podsumowanie: dieta jako narzędzie gaszenia wewnętrznego „ognia”
Stan zapalny jest nieodłącznym elementem funkcjonowania organizmu. Staje się problemem dopiero wtedy, gdy przestaje być krótkotrwałą reakcją obronną, a zamienia się w przewlekły, cichy proces toczący się w tle każdego dnia. Dieta jest jednym z głównych regulatorów tego wewnętrznego „ognia” – może go podsycać lub skutecznie wygaszać.
Wzorzec żywieniowy sprzyjający zdrowiu opiera się na wysokiej podaży warzyw i owoców, pełnych ziaren, roślin strączkowych, orzechów, pestek, oliwy z oliwek, ryb morskich i fermentowanych produktów mlecznych. Ogranicza jednocześnie ilość cukrów prostych, tłuszczów trans i nasyconych, produktów wysoko przetworzonych, czerwonego i przetworzonego mięsa oraz alkoholu. Dba także o mikrobiotę jelitową poprzez obecność błonnika, prebiotyków i probiotyków.
Nie ma jednej, uniwersalnej diety idealnej dla wszystkich, ale istnieją zasady, które można dostosować do indywidualnych preferencji, stanu zdrowia i stylu życia. Świadome podejście do jedzenia, oparte na wiedzy o tym, jak konkretne produkty wpływają na procesy zapalne, pozwala budować jadłospis, który nie tylko dostarcza energii, ale również wspiera regenerację, odporność i długofalowe zdrowie.
W razie istniejących chorób przewlekłych, szczególnie o podłożu zapalnym, warto skonsultować plan żywieniowy z wykwalifikowanym specjalistą – dietetykiem klinicznym lub lekarzem – aby dopasować strategię żywieniową do indywidualnych potrzeb, przyjmowanych leków i możliwości organizmu.
FAQ – najczęstsze pytania dotyczące diety a stanów zapalnych
Czy jedna „niezdrowa” przekąska może od razu wywołać stan zapalny?
Pojedynczy posiłek bogaty w cukier czy tłuszcze nasycone może chwilowo podnieść markery zapalne, ale o rozwoju przewlekłego stanu zapalnego decyduje przede wszystkim długotrwały styl żywienia. Kluczowa jest codzienna powtarzalność nawyków, a nie pojedyncze odstępstwa.
Czy dieta przeciwzapalna oznacza konieczność eliminacji glutenu i nabiału?
Nie zawsze. U osób bez potwierdzonej celiakii, alergii czy nadwrażliwości na te produkty, całkowita eliminacja glutenu czy nabiału nie jest automatycznie wymagana. Kluczowe jest ograniczenie żywności wysoko przetworzonej, a wybór pełnoziarnistych zbóż i fermentowanych produktów mlecznych często dobrze wpisuje się w model przeciwzapalny.
Ile czasu potrzeba, by dieta zaczęła obniżać stan zapalny?
Pierwsze zmiany w markerach zapalnych można zaobserwować już po kilku tygodniach konsekwentnego stosowania odpowiednich zaleceń, ale pełniejszy efekt pojawia się zwykle po kilku miesiącach. Przewlekły stan zapalny jest wynikiem wieloletnich nawyków, dlatego jego redukcja wymaga cierpliwości i stałej zmiany stylu życia.
Czy suplementy z kwasami omega-3 są konieczne przy diecie przeciwzapalnej?
W wielu przypadkach dobrze zbilansowana dieta, zawierająca 1–2 porcje tłustych ryb morskich tygodniowo oraz nasiona i orzechy, może pokryć zapotrzebowanie na kwasy omega-3. Suplementacja bywa zalecana u osób, które nie jedzą ryb, mają zwiększone zapotrzebowanie lub stwierdzone choroby sercowo-naczyniowe, ale powinna być dobierana indywidualnie.
Czy wszystkie tłuszcze są prozapalne?
Nie. Negatywny wpływ mają głównie tłuszcze trans i nadmiar tłuszczów nasyconych. Tłuszcze nienasycone, zwłaszcza omega-3 i jednonienasycone (np. z oliwy z oliwek, orzechów, awokado), wykazują działanie przeciwzapalne i są ważnym elementem zdrowej diety.
Czy dieta wegańska jest z definicji przeciwzapalna?
Dieta oparta na roślinach, bogata w warzywa, owoce, pełne ziarna, strączki, orzechy i nasiona, może mieć silne działanie przeciwzapalne. Jednak wegańska dieta oparta głównie na produktach wysoko przetworzonych, słodyczach i białym pieczywie już nie. Kluczowa jest jakość produktów, a nie samo wykluczenie produktów odzwierzęcych.
Czy alkohol w małych ilościach jest dopuszczalny w diecie przeciwzapalnej?
Nawet niewielkie ilości alkoholu mogą mieć działanie prozapalne, szczególnie przy częstym spożyciu. Jeśli celem jest maksymalne ograniczenie stanu zapalnego, najlepiej alkohol zdecydowanie zredukować lub całkowicie z niego zrezygnować. Jeżeli jest spożywany, warto zachować umiar i nie traktować go jako „leku na serce”.
Czy ostre przyprawy zawsze działają przeciwzapalnie?
Wiele przypraw, w tym ostre, zawiera substancje o potencjale przeciwzapalnym, np. kapsaicynę w papryczkach chili. U części osób z wrażliwym przewodem pokarmowym czy chorobą refluksową nadmiar ostrych przypraw może jednak nasilać objawy. Warto indywidualnie obserwować reakcję organizmu i dobierać przyprawy tak, by wspierały komfort trawienny.
Czy sama dieta wystarczy, by wyciszyć choroby autoimmunologiczne?
Dieta może znacząco wspierać terapię, zmniejszać nasilenie objawów i poprawiać jakość życia, ale zwykle nie zastępuje leczenia farmakologicznego. Najlepsze efekty uzyskuje się, łącząc indywidualnie dobraną dietę przeciwzapalną z zaleceniami lekarza prowadzącego i innymi elementami zdrowego stylu życia.

 Powrót
Powrót